Уважаемые пациенты! Все вопросы о COVID-19 вы можете задать по телефону горячей линии 8(960)477 41 03
Питание и подсчёт калорий
Питание и подсчет калорий.
Пища — это не только источник витаминов и минералов, но и энергии, которая необходима для поддержания жизнедеятельности нашего организма.
Энергетическая ценность продуктов, как правило, измеряется в килокалориях (1 ккал = 1000 кал). У килокалорий нет физического воплощения и они не являются ингредиентом нашей еды, однако они являются мерой энергии, которая в ней хранится.
Самыми калорийными нутриентами считаются жиры, они содержат 9 ккал на 1 грамм, тогда как белки и углеводы только 4 ккал/грамм.
Суточная потребность человека в энергии складывается из базального метаболизма, который обеспечивает все физиологические процессы в организме, и энергии, затрачиваемой на любую физическую активность.
Организм здорового человека находится в состоянии энергетического баланса — состояние равновесия между энергией, поступающей с пищей, и затратами на различные процессы жизнедеятельности организма. Если человек получает с пищей больше энергии, чем тратит, ее избыток откладывается в виде жировых отложений. Таким образом, калорийность рациона тесно связана с массой тела, а избыток калорий будет приводить к развитию ожирения.
Тема веса беспокоит многих, поэтому в данной статье разберем основные факты о калориях и калорийности.
Важно знать
Взрослому человеку требуется 2000 ккал в день. Потребность в энергии является индивидуальным параметром и зависит от ряда показателей, таких как пол, возраст, рост и вес, наличие заболеваний и уровень физической активности. Так, например, у пожилых людей потребность в калориях будет меньше, чем у взрослых или подростков, а у ожоговых больных потребность будет выше, так как энергия нужна для восстановления и строительства новых тканей.
Важно не только количество, но и качество калорий
Стоит помнить, что количество калорий не отражает пищевую ценность нашего рациона, что может привести ко многим негативным последствиям. Яркий пример это монодиеты (когда человек определенное время употребляет какой-то один продукт), которые несмотря на быстрый результат могут нанести непоправимый вред здоровью, так как невозможно получить все необходимые питательные вещества из одного продукта. Кроме того, одинаковые по калорийности блюда по-разному влияют на чувство сытости. Так пищевые волокна замедляют опорожнение желудка, а значить чувство сытости сохраняется дольше. Поэтому съев чипсов на 200 ккал вы захотите есть снова намного быстрее, по сравнению с таким же количеством килокалорий, полученных из каши, которая богата пищевыми волокнами.
Существуют продукты с отрицательной калорийностью
Бытует мнение, что некоторые фрукты и овощи имеют настолько низкую калорийность, что на их переваривание требуется больше энергии, чем они могут дать. Однако организм тратит только около 10-15% от поступающих килокалорий на переработку пищи, независимо от ее состава.
Подсчет калорий не работает?
Несмотря на видимое разнообразие диет, принцип работы любой из них обусловлен именно дефицитом калорий, а не содержанием углеводов, количеством приемов пищи или группой крови.
Тем не менее, большинство диетологических экспертных сообществ сошлось во мнении, что постоянный подсчет килокалорий не самый удобный вариант, что связано со сложностями в подсчетах, необходимостью постоянно взвешивать пищу и т.д. Поэтому современные рекомендации, как правило, содержат упрощенные схемы и советы по сокращению калорийности за счет использования различных приемов, например, правила тарелки (половину тарелки должны составлять различные салаты или овощи холодной обработки; примерно четверть тарелки может занимать основной продукт, такой как рыба, птица или мясо; оставшаяся четверть заполняется гарниром, таким как рис, картофель, гречка, макароны).
Однако, если вы все же решились считать килокалории, ниже обсудим почему этот подход может быть неэффективным:
- Калорийность, указанная на упаковке, является усредненной и может розниться в зависимости от используемого метода определения, погрешность может составлять до 20%. Аналогично ситуация обстоит и с приложениями для подсчета калорий. Рецепт в базе такого калькулятора может отличаться от того блюда, которое вы едите. Так, калорийность борща может составлять от 90 до 150 ккал/100 граммов в зависимости от ингредиентного состава и способа кулинарной обработки.
- Усвояемость калорий зависит от индивидуальных особенностей и даже бактерий, обитающих в нашем кишечнике, а также от нутриентного состава продукта.
- Одержимость килокалориями может навредить здоровью, когда выбор блюд и продуктов ограничивается только их калорийностью. Поэтому важным является разумный подход, который позволит сформировать разнообразный и полноценный рацион в зависимости от ваших целей.
Правильно питайтесь и будьте здоровы!
Физическая активность

Физическая активность — это один из основных правил здорового образа жизни.
👉 При регулярной физической активности снижается риск развития:
🔹 ишемической болезни сердца и инсульта
🔸 диабета 2 типа
🔹 остеоартрита
🔸 перелома бедра
🔹 падений (среди пожилых людей)
🔸 депрессии
🔹 деменции
Всемирный день здоровья 7 апреля
Девиз Всемирного дня здоровья в 2024 году - "Мое здоровье - мое право!"
Эта дата, 7 апреля, напомнит нам о главной ценности, полученной с рождением. И о том, как важно поддерживать свое здоровье в форме, менять образ жизни и уважать среду обитания и экологию.
Какие права человека в сфере сохранения здоровья существуют в России - смотрите в наших карточках.





Неделя продвижения ЗОЖ

ВОЗ констатирует, что неинфекционные заболевания в 70% случаев являются причиной преждевременной смерти, поэтому укрепление здоровья населения одна из актуальных задач здравоохранения, важным аспектом которой является здоровый образ жизни (ЗОЖ).
ЗОЖ, по определению ВОЗ — оптимальное качество жизни, определяемое мотивированным поведением человека, направленным на сохранение и укрепление здоровья, в условиях воздействия на него природных и социальных факторов окружающей среды.
Как показано в многочисленных исследованиях, следование основам ЗОЖ (регулярные физические нагрузки, отказ от вредных привычек, качественное сбалансированное питание, управление стрессом) приводит к оздоровлению организма в целом и сердечно-сосудистой системы в частности.
Снижается риск многих проблем, связанных со здоровьем, во всех возрастных группах: смертность от всех причин и сердечно-сосудистая смертность у здоровых лиц и страдающих данными заболеваниями.
БЕРЕГИТЕ СЕБЯ!
Рациональное питание

Двенадцать принципов здорового питания
1. Употребляйте разнообразные пищевые продукты, большинство которых - продукты растительного, а не животного происхождения.
2. Хлеб, изделия из муки, крупы, картофель должны употребляться несколько раз в день.
3. Ешьте несколько раз в день разнообразные овощи и фрукты, лучше свежие и выращенные в местности проживания (не менее 400г в день).
4. Чтобы поддерживать массу тела в рекомендуемых пределах (индекс массы тела 20-25), необходима ежедневная умеренная физическая нагрузка.
5. Контролируйте поступление жира с пищей (не более 30% от суточной калорийности) и заменяйте животный жир на жир растительных масел.
6. Заменяйте жирное мясо и мясные продукты на бобовые, зерновые, рыбу, птицу или постное мясо.
7. Употребляйте молоко с низким содержанием жира и молочные продукты (кефир, простоквашу, йогурт и сыр) с низким содержанием жира и соли.
8. Выбирайте продукты с низким содержанием сахара и употребляйте сахар умеренно, ограничивая количество сладостей и сладких напитков.
9. Ешьте меньше соли. Общее количество соли в пище не должно превышать одну чайную ложку - 6 г в день. Следует употреблять йодированную соль.
10. Если Вы употребляете спиртные напитки, то общее содержание чистого спирта в них не должно превышать 20 г в день.
11. Приготовление пищи должно обеспечивать ее безопасность. Приготовление блюд на пару, в микроволновой печи, выпечка или кипячение поможет уменьшить используемое в процессе приготовления количество жира, масла, соли и сахара.
12. Способствуйте вскармливанию новорожденных только грудью примерно в течение первых 6 месяцев. Вводить прикорм следует постепенно, не отказываясь совсем от грудного вскармливания.
ПРО ДИСПАНСЕРИЗАЦИЮ ВЗРОСЛЫХ

Забота о здоровье — это поход к врачу не только в случае болезни, но и для профилактики.
Многие обращаются к специалисту, когда дело доходит до очевидных симптомов — болит сердце, “тянет” в боку, появилась одышка. Но ведь даже если человек чувствует себя абсолютно здоровым, это не значит, что проблемы нет. Именно поэтому в нашей стране организована диспансеризация.
Основная цель диспансеризации — раннее выявление хронических заболеваний: болезней сердечно-сосудистой системы, злокачественных новообразований, сахарного диабета, хронических болезней лёгких. Именно они являются ведущими причинами смерти как всём мире, так и в нашей стране.
В подавляющем большинстве случаев болезнь, выявленная в начальной стадии, лучше поддается лечению. Нужно «поймать» этот момент прежде, чем заболевание станет серьёзным и разовьются осложнения.
Плановые осмотры необходимы, ведь важно выявить любые проблемы со здоровьем как можно раньше.
Даже если болезни нет, врач выявит факторы риска развития заболеваний и объяснит, что предпринять для того, чтобы предотвратить развитие заболевания.
Независимо от пола, всем людям в возрасте 18-39 лет диспансеризацию нужно проходить раз в 3 года, а с 40 лет – ежегодно.
Чтобы пройти диспансеризацию, не нужны симптомы, недомогание или жалобы. Не обязательно быть трудоустроенным, чтобы записаться на бесплатный профилактический осмотр.
Диспансеризация состоит из двух этапов: профилактический медицинский осмотр и дополнительное обследование для уточнения диагноза (если возникает необходимость).
На первом этапе человек проходит анкетирование (опрос): у него выясняют жалобы, наследственную предрасположенность к заболеваниям, перенесённые инфекции, болезни, вредные привычки, у пожилых уточняют, были ли падения, измеряют артериальное давление, рассчитывают индекс массы тела (ИМТ), измеряют окружность талии, определяют уровень холестерина и глюкозы в крови.
С учётом проведенных исследований, определяется относительный и абсолютный сердечно-сосудистый риск – риск смерти от сердечно-сосудистых заболеваний в течение ближайших 10 лет.
Также проводится флюорография (её положено проходить раз в 2 года), ЭКГ (делают в первую диспансеризацию, далее – в возрасте 35 лет и старше). Ещё, при прохождении диспансеризации в первый раз, измеряют внутриглазное давление, далее - с 40 лет.
И мужчинам, и женщинам проводят общий анализ крови с определением СОЭ, лейкоцитов и гемоглобина. Это поможет выявить воспалительные реакции и наличие или отсутствие анемии. Обязательно в ходе первого этапа диспансеризации проводятся исследования на раннее выявление онкологических заболеваний. С 40 до 64 лет дважды, с 65-75 лет ежегодно проводят анализ кала на скрытую кровь. Этот анализ проводится для исключения диагноза колоректального рака — опаснейшего заболевания при отсутствии лечения. В возрасте 45 лет однократно проводят эзофагогастродуоденоскопию (ФГДС или гастроскопию). При помощи этого исследования можно определить наличие рака пищевода, желудка и двенадцатиперстной кишки.
Вне зависимости от возраста и пола осматривают кожные покровы, слизистые губ и ротовой полости, проводят пальпацию щитовидной железы, лимфатических узлов. Это нужно для исключения онкозаболеваний кожи и видимых слизистых.
Женщинам нужно посещать акушера-гинеколога ежегодно, а для раннего выявления рака шейки матки раз в три года сдавать мазок (соскоб) с шейки матки. Вы могли слышать другое название этого исследования – ПАП тест. Для профилактики рака груди, с 40-75 лет раз в два года нужно делать маммографию.
Мужчинам в возрасте 45, 50, 55, 60 и 64 лет нужно пройти исследование на определение простат-специфического антигена в крови для исключения рака предстательной железы.
Многие онкологические заболевания сегодня успешно лечатся в случае их раннего выявления. Пройдя лечение на ранней стадии, человек имеет высокие шансы счастливо прожить долгую и полноценную жизнь.
В конце диспансеризации проводится профилактические консультирование: врач определяет группу здоровья, рассказывает, как изменить образ жизни и питание с учётом выявленных факторов риска заболеваний.
Группу здоровья определяют с целью выбора дальнейшей тактики ведения пациента.
В соответствии с современной классификацией, существует 3 группы здоровья:
1 - хронических заболеваний нет, сердечно-сосудистый риск низкий или умеренный
2 - хронических заболеваний нет, риск сердечно-сосудистых заболеваний высокий или очень высокий, есть факторы риска заболеваний (высокий холестерин, курение, злоупотребление алкоголем и др.)
3 - есть хронические заболевания, требующие лечения, снижения риска осложнений, диспансерного наблюдения с определённой периодичностью и оказания специализированной медицинской помощи.
Обычно на прохождение диспансеризации требуется один рабочий день.
Если во время медицинского обследования выявлено заболевание или есть подозрение на наличие патологии, человеку предстоит второй этап диспансеризации.
Возможно, будет назначена рентгенография лёгких, компьютерная томография, колоноскопия и другие исследования, а также консультации узких специалистов (хирурга, невролога, уролога) при необходимости.
Все исследования и манипуляции, проводимые при диспансеризации, бесплатные. Нужен только полис ОМС.
В 2021 году, в связи с пандемией коронавирусной инфекции, пациенты, которые её перенесли, могут пройти углублённую диспансеризацию спустя 2 месяца с момента выздоровления. Кстати, записаться на диспансеризацию могут и те, кто не зарегистрирован как переболевший.
Перенесённая коронавирусная инфекция влияет на все системы органов, но чаще всего возникают осложнения со стороны дыхательной и сердечно-сосудистой систем.
Что добавилось к обычной диспансеризации?
На первом этапе исследуют общий и биохимический анализ крови, определяют концентрацию Д-димера, проводят рентгенографию грудной клетки, тест с 6-минутной ходьбой, спирометрию (измерения объёмов вдыхаемого и выдыхаемого воздуха), пульсоксиметрию (определение степени насыщения крови кислородом).
При необходимости пациента направят на второй этап диспансеризации: Эхо-КГ, КТ лёгких и дуплексное сканирование вен нижних конечностей.
По результатам обследования будет назначено лечение или медицинская реабилитация.
В 2024 году на диспансеризацию попадают рожденные в 2006, 2003, 2000, 1997, 1994, 1991, 1988, 1985, а также все граждане старше 40 лет.
Для этого нужно записаться на диспансеризацию через портал «Госуслуги» или в поликлинике по месту прикрепления.
Не забудьте взять с собой паспорт и полис ОМС.
И самое главное! Если у вас появились жалобы, не нужно ждать. Обратитесь к врачу прямо сейчас.
Берегите себя и своих близких! Будьте здоровы!
Вред электронных сигарет
Вред электронных сигарет
Многие считают, что электронные сигареты — безобидное модное развлечение. Но системы парения и нагревания табака (например, juul или айкос) отнюдь не безопасны: они могут привести к еще более серьезным осложнениям со здоровьем, чем курение обычных сигарет. И дело здесь не столько в доказанном вреде табака, сколько в конструкции самих электронных устройств, а также веществ, входящих в состав смеси для вейпов.
Вейпы и айкос — приспособления для курения, которым отдают предпочтение в основном молодые люди. Даже среди школьников становится модным курение именно электронных сигарет. Такая популярность обусловлена определенным «антуражем»: клубы ароматного дыма при парении вейпов, специальные устройства, которые воспринимаются как стильный и уникальный аксессуар, возможность курить практически в любом месте и, конечно, агрессивная реклама и продвижение этих продуктов. Все это делает вейпы и айкосы привлекательными для молодежи. Однако за красивой картинкой, как часто бывает, скрывается не очень-то и приглядная сущность.
Никотин, металлы, соли, ароматизаторы — что вдыхают вейперы?
В состав 95 % смесей для вейпов входит никотин. Его содержание отнюдь не меньше, а иногда даже больше, чем в сигарете. Никотин синтетический, в айкосе его частенько добавляют к табаку, и вдыхание такого никотина с помощью электронных устройств приводит к еще более жестким негативным последствиям, чем при обычном табакокурении: в первую очередь к быстрой зависимости, а также к сердечно-сосудистым заболеваниям, инсультам, бесплодию, когнитивным расстройствам у детей, злокачественным новообразованиям и т. д. Таким образом, риск развития этих заболеваний остается высоким как для курильщиков обычных сигарет, так и для поклонников вейпов.
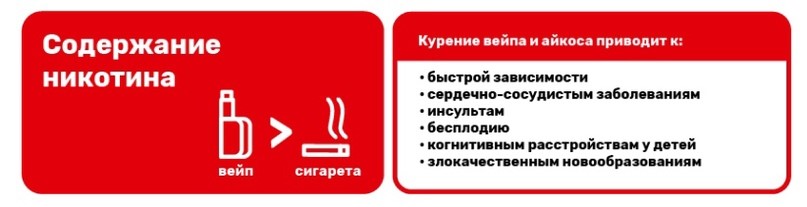
Электронные сигареты отличаются и способом производства и доставки дыма. Так, при использовании вейпов идет нагревание специальной смеси, а в айкос — нагревание табака (правда, при температуре нагревания элемента 350° это такое же горение), отчего и образуются аэрозоли для вдыхания. И здесь кроется второй опасный момент — в организм человека попадают частицы вредных металлов, из которых состоит нагревательный элемент. Как отмечено в исследованиях ученых из Университета штата Огайо, продукты распада вейпов и электронных сигарет являются сверхмелкими (примерно 2,5 микрон) частицами, которые с легкостью проникают в составе аэрозолей в ткани легких, в кровеносную систему и ткани сердца. Некоторые из этих металлов накапливаются в организме, провоцируя ряд тяжелых состояний и заболеваний сердечно-сосудистой и нервной систем.
Состав смеси для электронных гаджетов — еще одна тема для глубоких исследований, которые уже активно ведутся в научных институтах США, Европы, Австралии. На данный момент ученые не пришли к единому мнению о влиянии веществ, входящих в состав смеси для курения. Связано это с тем, что многие производители не пишут точного состава смесей, что затрудняет исследования. Однако с тем, что часть веществ из этих смесей оказывают исключительно негативное воздействие, согласно практически все научное сообщество. Так, сотрудникам Университета Тасмании удалось доказать, что соли различных металлов и ароматические вещества, которые содержатся в каждой курительной смеси, приводят к воспалительным процессам в стенках сосудов, атеросклерозу, а также к поражению тканей легких.
Соли различных металлов и ароматические вещества, которые содержатся в каждой курительной смеси, приводят к воспалительным процессам в стенках сосудов, атеросклерозу, а также к поражению тканей легких.

Примером негативного влияния электронных сигарет на здоровье может быть эпидемия смертельных пневмоний, которые были зафиксированы в США и Великобритании. Около 40 человек умерли и больше 2000 человек сейчас проходят лечение от так называемой «болезни вейпов», или EVALI (болезнь легких, ассоциированная с курением электронных сигарет или вейпов).
Специалисты Центра по профилактике и контролю заболеваний США, пытаясь определить причину данной болезни, изучили образцы жидкости из легких скончавшихся пациентов. Оказалось, что во всех случаях развитие фатального состояния легких могла спровоцировать синтетическая форма витамина Е — ацетат витамина Е, который входит в состав курительных смесей.
«Болезнь вейпов» как закономерные последствия курения
Так, первые признаки поражения легких от курения электронных сигарет – одышка, боль в груди, сильный кашель, дыхательная недостаточность — были зарегистрированы в 95 % случаев EVALI в США. Примерно в 70 % случаев болезнь проявлялась расстройством желудка — присутствовали тошнота, рвота, диарея. В 85 % случаев отмечались повышение температуры, озноб, потеря веса. Такая симптоматика характерна также воспалению легких, поэтому в любом случае не стоит откладывать визит к врачу.
Проблема заключается еще и в том, что воспаление легких — заболевание «понятное» в плане лечения. А вот с «болезнью вейпов» сложнее: врачам приходится подбирать индивидуальную терапию в каждом конкретном случае, что сопряжено с определенными рисками для пациента.
Таким образом, даже если в смеси для вейпов не содержится никотин, курение электронных сигарет может представлять не меньшую угрозу организму, чем табакокурение.
Исследования о влиянии вейпинга на здоровье человека продолжаются, но даже тех данных, которые доступны сегодня, достаточно, чтобы сказать: парение, как и курение, — опасный тренд.
Алкоголь как фактор смертности от внешних причин
Под смертностью от внешних причин понимается смертность от причин, вызванных не болезнями, а различными умышленными (например, убийства) или неумышленными (например, несчастные случаи) внешними воздействиями. Наиболее известные причины смерти этого класса – убийства, самоубийства, разного рода несчастные случаи, включая транспортные происшествия, случайные отравления (в первую очередь, алкоголем) и т.п.
МЗ РФ выделяет потребления алкоголя среди других причин смертности от внешних причин, так как:
1. Статистические данные показывают наличие взаимосвязи между потреблением алкоголя и смертностью в России, в особенности среди мужчин трудоспособного возраста. Более 70% непосредственно обусловленной алкоголем смертности в 2020-2021 гг. приходилось на трудоспособные возраста. Наиболее высокие показатели непосредственно обусловленной алкоголем смертности в 2011-2021 гг. наблюдались в возрастах 40-65 лет.
2. Это предотвратимые смерти, их могло не быть.
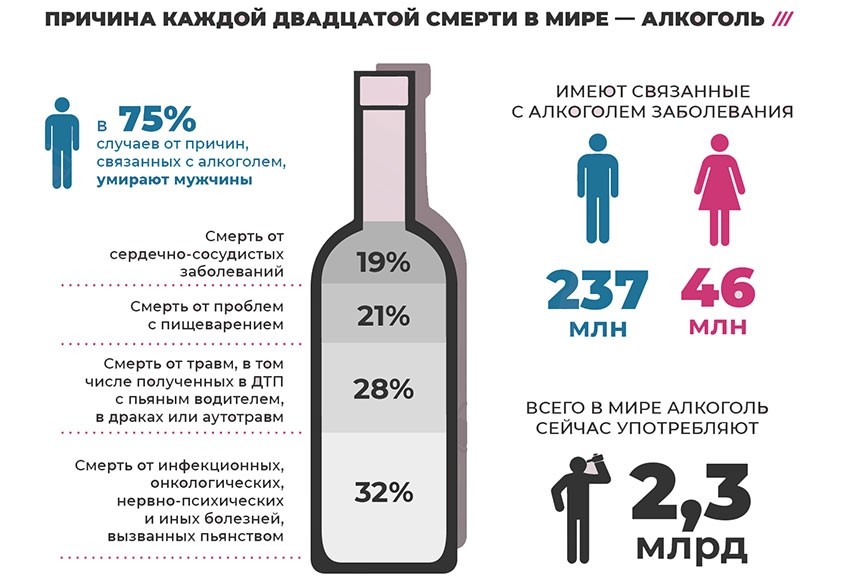
Проблема злоупотребления алкогольными напитками до сих пор остается актуальной. Это подтверждается высокой частотой алкогольных опьянений, выявляемых при судебно-медицинской экспертизе трупов. Так до 40 тысяч человек ежегодно умирает только из-за смертельных отравлений алкоголем. Однако алкогольные отравления не являются единственной и основной причиной смертности, обусловленной употреблением алкоголя. Травмы с летальным исходом, полученные в состоянии алкогольного опьянения, достаточно многочисленны и разнообразны: транспортная травма, термическая травма, различные виды механической асфиксии, отравления наркотическими веществами. Множество других причин включает в себя значительный процент убийств, самоубийств, преждевременную смертность от цирроза, сердечно-сосудистых заболеваний, инсультов, панкреатита, болезней органов дыхания, злокачественных новообразований. Опубликованные результаты российских судебно-медицинских экспертиз показывают, что доля умерших, в биологических жидкостях которых был обнаружен этанол, для ряда причин смерти, главным образом внешних, достаточно высока. Согласно мнению ряда экспертов, вклад алкоголя в общую смертность в России составляет 11,9%. Из-за употребления алкоголя происходит 67% случаев утоплений, 67% пожаров, 42% самоубийств. В 2013 году в дорожно-транспортных происшествиях по вине водителей в состоянии алкогольного опьянения погибло 2 314 и было ранено 19 385 человек.
По данным исследования, проведенного в Томске, Барнауле и Бийске (48 557 чел.), 52% всех смертей в возрастной группе 15–54 года и 18% в возрастной группе 55–74 года были обусловлены последствиями злоупотребления алкоголем. Наиболее частыми алкоголь-ассоциированными причинами смерти были острое отравление алкоголем, травмы, насильственные действия и острые формы ишемической болезни сердца (ИБС). В значительной части случаев смертей от сердечно-сосудистых заболеваний выявляются летальные или потенциально летальные концентрации этанола в крови.
Заключение:
1. Алкоголь занимает особое место среди причин смертности от внешних причин, так как погибают в основном, люди трудоспособного возраста и эти смерти предотвратимы.
2. Алкоголь помимо того, что убивает самого человека, он также ставит под угрозу окружающих, приводя к несчастным случаям, в которых часто гибнут люди, не употреблявшие алкоголь.










